مقدمة
تُعد خشونة الركبة، أو ما يُعرف بالفُصال العظمي (Osteoarthritis)، من أكثر الأمراض شيوعًا بين كبار السن، وتعتبر السبب الرئيسي في الشعور بالألم وصعوبة الحركة في مفصل الركبة. يؤثر هذا المرض بشكل كبير على جودة الحياة والقدرة على أداء الأنشطة اليومية، مما يجعله مشكلة صحية تتطلب وعيًا وفهمًا دقيقًا لكيفية تشخيصه والتعامل معه بشكل صحيح.
ما هي خشونة الركبة؟
خشونة الركبة هي حالة تنكسية تصيب المفصل نتيجة تآكل الغضاريف التي تغطي نهايات العظام داخل المفصل. مع مرور الوقت، تصبح هذه الغضاريف أقل سمكًا وقد تتآكل تمامًا، مما يؤدي إلى احتكاك العظام ببعضها البعض. هذا الاحتكاك يسبب الألم والتورم والتصلب وصعوبة الحركة، وقد يؤدي في مراحل متقدمة إلى تشوه المفصل.
أسباب خشونة الركبة
هناك عدة عوامل تسهم في تطور خشونة الركبة، ومنها:
-
- التقدم في العمر: يعد العمر العامل الأساسي، حيث تزداد فرصة الإصابة مع التقدم في السن بسبب التآكل الطبيعي للغضاريف.
-
- الوزن الزائد: السمنة تضاعف الحمل على مفاصل الركبة، مما يسرّع من تآكل الغضاريف.
-
- العوامل الوراثية: تلعب الجينات دورًا في زيادة احتمالية الإصابة بالمرض لدى بعض الأشخاص.
-
- إصابات سابقة: مثل الكسور أو إصابات الأربطة والغضاريف التي تؤدي إلى ضعف المفصل.
-
- الاجهاد المتكرر: كأنواع معينة من الأنشطة البدنية أو المهن التي تتطلب الوقوف الطويل أو حمل الأوزان الثقيلة.
-
- ضعف العضلات المحيطة بالركبة: ضعف العضلات يقلل من الدعم للمفصل، مما يزيد من الحمل عليه.
أعراض خشونة الركبة
تتفاوت الأعراض حسب درجة تقدم المرض، لكن الأعراض الشائعة تشمل:
-
- ألم في الركبة يزداد مع الحركة ويخف مع الراحة.
-
- تيبس المفصل خاصة بعد فترات الراحة الطويلة.
-
- تورم خفيف حول المفصل.
-
- صوت طقطقة أو احتكاك أثناء تحريك الركبة.
-
- ضعف في حركة المفصل وصعوبة في أداء الأنشطة اليومية مثل المشي أو صعود الدرج.
تشخيص خشونة الركبة
التشخيص المبكر يلعب دورًا حاسمًا في التحكم بالأعراض وتجنب المضاعفات. ويتم التشخيص من خلال الخطوات التالية:
1. التاريخ الطبي
يسأل الطبيب عن الأعراض التي يشعر بها المريض، متى بدأت، وهل تزداد مع النشاط البدني أو مع فترات الراحة، إضافة إلى تقييم العوامل التي قد تكون سببًا للمرض مثل الوزن ونمط الحياة.
2. الفحص السريري
يتضمن فحص المفصل للتأكد من وجود:
-
- تورم.
-
- ألم عند الضغط أو الحركة.
-
- مدى الحركة.
-
- وجود طقطقة أو خشونة عند تحريك الركبة.
3. الفحوصات التصويرية
-
- الأشعة السينية: تُعد الأداة الأساسية لتشخيص خشونة الركبة حيث تُظهر تضيق المسافة بين العظام ووجود نتوءات عظمية.
-
- الرنين المغناطيسي: يستخدم في بعض الحالات للكشف عن تفاصيل أكثر مثل حالة الغضاريف والأربطة.
4. الفحوصات المخبرية
قد يُطلب إجراء تحاليل لاستبعاد أمراض أخرى مثل التهاب المفاصل الروماتويدي.
مراحل خشونة الركبة
تنقسم خشونة الركبة إلى أربع مراحل رئيسية:
-
- المرحلة الأولى: تبدأ بتغيرات خفيفة جدًا ولا تظهر أعراض واضحة.
-
- المرحلة الثانية: تظهر بعض الأعراض الخفيفة مثل الألم بعد المشي الطويل.
-
- المرحلة الثالثة: تزداد الأعراض حدة ويصبح الألم مستمرًا مع صعوبة في الحركة.
-
- المرحلة الرابعة: فقدان شبه كامل للغضاريف مع تشوه واضح في المفصل، ويكون الألم شديدًا حتى أثناء الراحة.
طرق علاج خشونة الركبة
أولاً: العلاج غير الجراحي
يُعتبر الخيار الأول لمعظم المرضى، خاصة في المراحل المبكرة والمتوسطة.
1. تعديل نمط الحياة
-
- إنقاص الوزن: يخفف الحمل على المفصل مما يقلل من الألم.
-
- ممارسة الرياضة: خاصة التمارين التي تقوي عضلات الفخذ مثل السباحة وركوب الدراجة.
-
- تجنب الأنشطة المجهدة: مثل حمل الأوزان الثقيلة أو الوقوف لفترات طويلة.
2. العلاج الطبيعي
يساعد في تحسين مرونة المفصل وتقوية العضلات المحيطة به مما يخفف الألم ويزيد من القدرة على الحركة.
3. الأدوية
-
- مسكنات الألم: مثل الباراسيتامول أو مضادات الالتهاب غير الستيرويدية (NSAIDs).
-
- مكملات الجلوكوزامين والكوندرويتين: قد تساعد على تخفيف الأعراض لدى بعض المرضى.
-
- حقن الكورتيزون: لتقليل الالتهاب والتورم في حالات flare-ups.
-
- حقن حمض الهيالورونيك: لتحسين حركة المفصل وتقليل الاحتكاك.
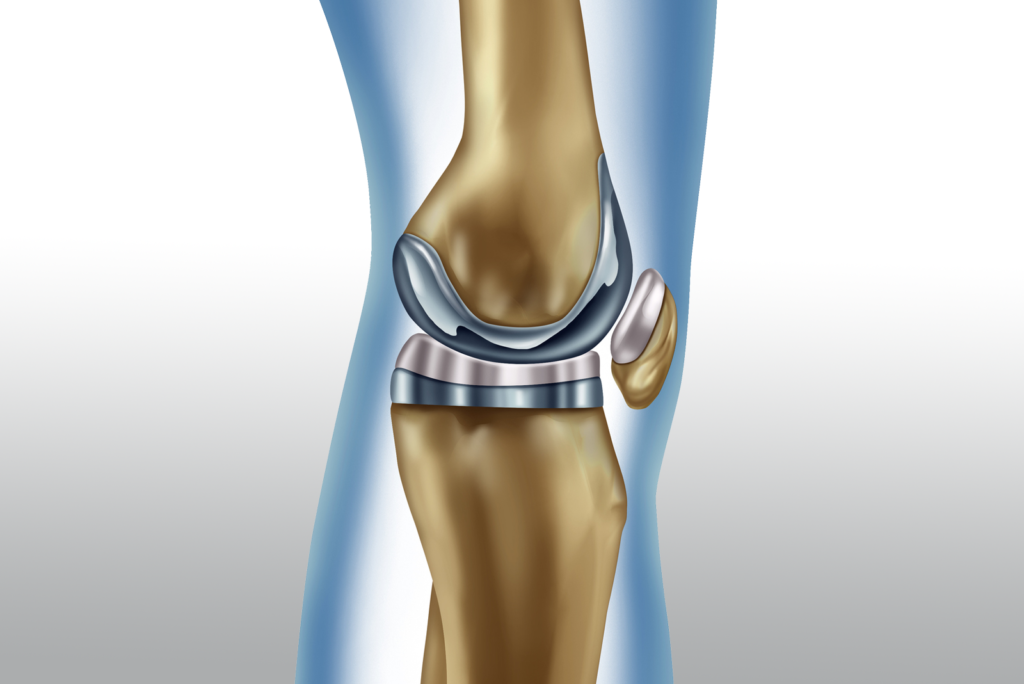
ثانيًا: العلاج الجراحي
يُوصى به في الحالات المتقدمة أو عندما تفشل العلاجات غير الجراحية.
1. تنظيف المفصل بالمنظار
إجراء بسيط يتم خلاله إزالة الأنسجة التالفة أو الغضاريف المهترئة لتخفيف الألم.
2. قطع العظم (Osteotomy)
يُجرى لتعديل محور الساق لتقليل الضغط على الجزء المتضرر من الركبة.
3. استبدال مفصل الركبة
يتم خلاله استبدال المفصل التالف بمفصل صناعي، ويُعتبر العلاج النهائي في الحالات الشديدة مع نتائج ممتازة في تحسين جودة الحياة.
الوقاية من خشونة الركبة
يمكن تقليل خطر الإصابة أو تأخير تطور المرض من خلال:
-
- المحافظة على وزن صحي.
-
- ممارسة التمارين بانتظام.
-
- تجنب إجهاد المفاصل أو تكرار الإصابات.
-
- تناول نظام غذائي متوازن غني بفيتامين D والكالسيوم لدعم صحة العظام.
الخلاصة
خشونة الركبة من الحالات الشائعة التي قد تؤثر بشكل كبير على حياة كبار السن. لكن مع التشخيص المبكر واتباع خطة علاجية مناسبة تشمل تعديل نمط الحياة والعلاج الطبيعي واستخدام الأدوية عند الحاجة، يمكن السيطرة على الأعراض وتأخير تقدم المرض. في الحالات المتقدمة، قد يكون التدخل الجراحي هو الحل الأمثل لاستعادة الحركة والتخفيف من الألم. يبقى التثقيف الصحي والوقاية من العوامل المسببة أمرًا جوهريًا للحفاظ على صحة مفاصل الركبة على المدى البعيد.

